Analyser méthodiquement la situation d'extraction
Analyser méthodiquement la situation d'extraction

par Isabelle Kleinfinger
L’extraction dentaire a longtemps été considérée comme un acte banal de la dentsiterie, éliminant les foyers infectieux pour laisser place à une cicatrisation osseuse aléatoire. Aujourd’hui, avec l’implantologie, les chirurgiens-dentistes sont amenés à anticiper leurs gestes chirurgicaux afin de faciliter la prise en charge implanto-prothétique.
Avant chaque thérapeutique implantaire, plusieurs caractéristiques essentielles à la réussite du traitement devront être évaluées. Hygiène, âge, perte osseuse, biotype parodontal, projet prothétique constituent autant de critères à prendre en compte avant l’extraction de la dent puisqu’ils conditionnent la technique chirurgicale qui permettra le remodelage osseux postextractionnel le plus favorable.
La résorption osseuse est plus importante sans comblement osseux, mais s’observe également au cours de la première année suivant l’extraction (Van der Weijden). Infections, parodontopathies et traumatismes vont aussi majorer la résorption osseuse, ce qui aura une incidence sur nos choix peropératoires.
Dans le secteur antérieur en particulier, ce problème doit être appréhendé durant l’analyse parodontale pré-implantaire, afin de diriger – si possible – la thérapeutique vers une implantation immédiate avec comble- ment osseux vestibulaire, avec ou sans greffe de conjonctif enfoui, pour préserver le capital tissulaire et anticiper la perte osseuse physiologique.
Après l’examen clinique initial, trois solutions s’offrent au chirurgien-dentiste :
• Extraction – Curetage – Temporisation pour remodelage postextractionnel ;
• Extraction – Comblement – Temporisation pour une reconstruction osseuse ;
• Extraction – Implantation – Temporisation et préservation du capital tissulaire.
Dans tous les cas, les extractions, pré-implantaires ou non,
doivent être atraumatiques :
• Des points d’appui au niveau des tables osseuses sont essentiels, et un curetage minutieux est réalisé ;
• Une instrumentation adap- tée est utilisée : bistouri lame 15 C pour la syndesmotomie, périotome et élévateurs fins (par exemple Luxator® 2 S ou 3 S) pour la luxation, curettes de Lucas et, enfin, des Piezotome® ou Luxator® LX pour les dents difficiles à luxer.
L’implantation et la mise en charge immédiate avec une provisoire permettent une meilleure gestion de la maturation tissulaire péri-implantaire. Dès que cette thérapeu- tique peut-être mise en œuvre, elle doit être privilégiée. C’est le cas des traumatismes antérieurs avec fracture radiculaire et absence d’infection, comme chez cette patiente jeune qui présente une ligne de sourire assez haute. Le biotype est fin, le parodonte sain et aucune infection n’est présente.
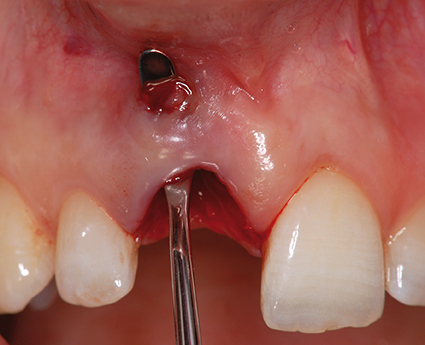
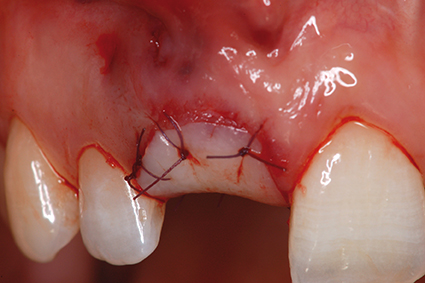
La décision d’extraction, implantation immédiate et mise en esthétique est indiquée pour préserver les tissus environnants. Le protocole débute par une extraction atraumatique, conservant la table osseuse vestibulaire. Puis le forage, déporté en palatin, permettra une émergence de l’implant au niveau du cin gulum de l’incisive centrale et la réalisation d’une prothèse transvissée. Un comblement de l’alvéole en vestibulaire est réalisé afin de maintenir le plus possible le volume vestibulaire.
Enfin, une greffe de conjonctif enfoui permettra d’épaissir le parodonte fin, dans le but de pérenniser l’implantation. Les caractéristiques essentielles de la réussite d’un traitement implantaire immédiat et temporisation immédiate
sont :
• Une bonne stabilité primaire ;
• Un couple de serrage d’au moins 35Ncm;
• L’absorption par le patient d’une alimentation molle pendant toute la durée de la cicatrisation ;
• Une inocclusion de la provisoire.
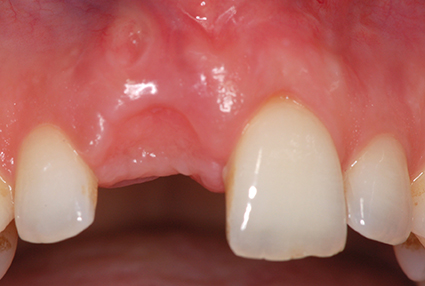
Sur le plan de la littérature scientifique, les études de Grütter ont montré un taux de survie de ces thérapeutiques à cinq ans de 96,7 %. Il faut tou- tefois relativiser : il s’agit bien ici de taux de survie et non de succès. De Nouk montre qu’en l’absence de temporisation im- médiate les récessions parodontales s’observent de 2,5 à 3 fois plus fréquemment que dans les cas de mise en esthétique immédiate.
Ainsi, le chirurgien-dentiste doit être capable de reconnaître les cas d’extraction et d’implantation immédiate favorables et garder à l’esprit qu’un niveau d’exigence pour chaque étape du protocole opératoire est indispensable. Si une complication survient lors de l’une des étapes, la pose d’implant est reportée pour laisser la cicatrisation tissulaire s’opérer. Chaque étape conditionne la suivante !
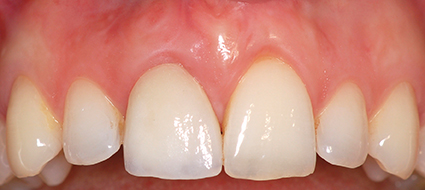
Il est donc essentiel de se poser d’abord la question de la pertinence de l’implantation immédiate. À chaque fois qu’elle est indiquée, le chirurgien-dentiste se posera une deuxième question : peut-on mettre en place une temporisation immédiate pour potentialiser la cicatrisation guidée ?
Légendes des huit photographies :
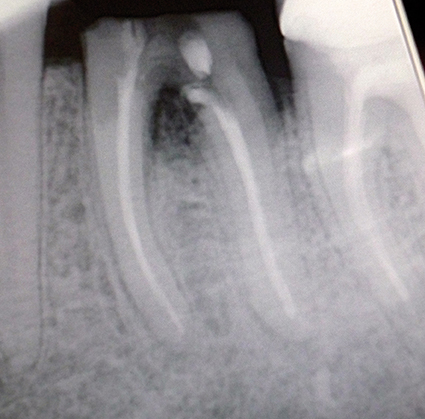
photo 1-
évaluation radiographique initiale.
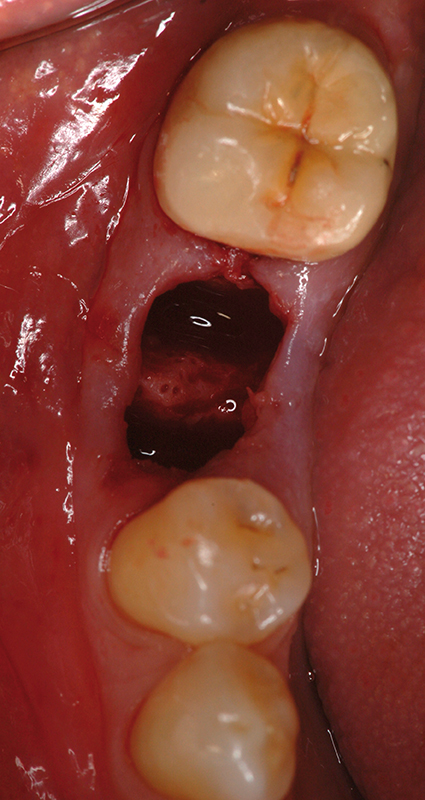
photo 2-
extraction atraumatique. Noter la préservation du septum.
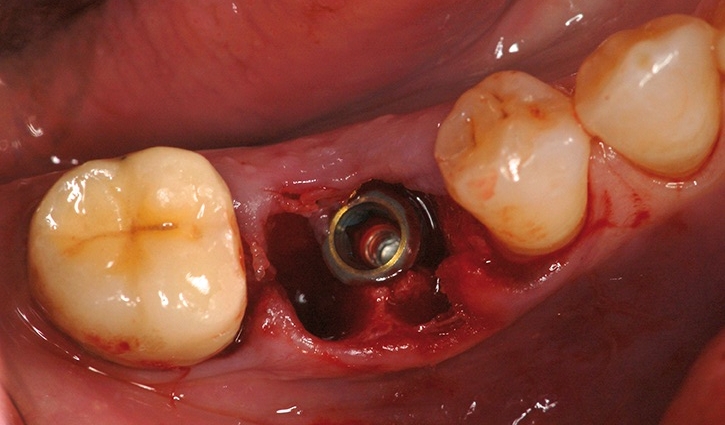
photo 3-
implantation immédiate.
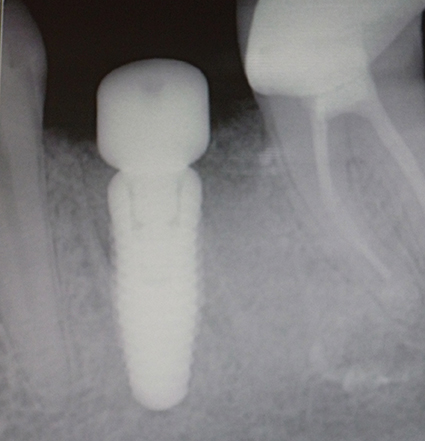
photo 4-
radiographie postopératoire.
photo 5-
la fistule gingivale objective une perte osseuse qui contre-indique l’implantation immédiate.
photo 6-
un comblement osseux postextractionnel associé à une greffe épithélio-conjonctive permet la préservation alvéolaire.
photo 7-
cicatrisation à trois mois. L’architecture des tissus mous a été conservée.
photo 8-
situation clinique un an après la pose de la prothèse d’usage.





