Les composites en technique directe et indirecte
par Pascal Zyman

LES PREMIERS COMPOSITES en technique in directe (Mörmann 1982, Touati 1983), réalisés à l’aide de résines microchargées, ne furent pas un franc succès, du fait de leurs propriétés médiocres. En revanche, au vu des bons résultats obtenus avec les céramiques feldspathiques utilisées pour les facettes, celles-ci furent introduites pour les inlays-onlays postérieurs.
Cependant, le nombre de fractures des restaurations a amorcé un retour des praticiens vers le composite au vu des évolutions constantes du matériau avec le temps. Actuellement, le choix de ce matériau par rapport à la céramique apporte les bénéfices suivants :
• un meilleur comportement mécanique ;
• un coût plus faible ;
• la possibilité d’une réparation en bouche (à l’aide de composites de cabinet) ;
• une finition des bords plus aisée ;
• une fiabilité associée à une longévité comparable.
Les critères de la décision clinique
Quels sont les critères décisionnels qui vont guider le praticien pour poser les indications ?
• Le volume de la cavité. En présence d’une petite perte de substance, une technique directe sera indiquée.
Lorsque la cavité est moyenne, il faudra pondérer entre la préservation des structures dentaires et les impératifs biomécaniques.
Face à une cavité importante (cavité profonde ou intéressant plus de la moitié du diamètre vestibulo-lingual), une restauration indirecte sera préférée.
• Le nombre de dents. Lorsque plusieurs dents doivent être restaurées, on préférera les traiter toutes en même temps grâce à la technique indirecte.
• La cavité MOD. Pour ces types de configuration de cavité, il semble plus aisé de réaliser une technique indirecte.
Technique directe, technique indirecte: avantages et limites
Les composites ont beaucoup évolué ces dernières décennies (du composite microchargé au nanohybride), non seulement en matière de propriétés mécaniques (diminution du stress de polymérisation…) mais également dans leur facilité de travail (choix de teinte, matériaux in jectables, polissage…). De plus, la réalisation du point de contact est bien plus aisée avec le matériel actuel disponible (matrices métalliques fines et prégalbées, anneau écarteur…). Par conséquent, de nos jours, on peut espérer une longévité d’au moins 10 ans pour un composite direct inséré dans une petite cavité.
Cependant, il existe des limites à ces techniques directes, inhérentes aux propriétés intrinsèques du matériau,
telles que :
• la contraction de polymérisation (qui peut entraîner la formation de fêlures dentaires) ;
• le taux de polymérisation ;
• la stabilité de forme ;
• les propriétés mécaniques ;
• l’absorption hydrique.
La technique indirecte permet alors de remédier efficacement à ces inconvénients en :
• permettant de limiter la contraction de polymérisation ;
• simplifiant la réalisation du point de contact ;
• facilitant l’anatomie de la face occlusale contrôlant l’épaisseur de colle.
De plus, cette technique permet un travail par quadrant et constitue un acte soumis à entente directe.
Quelles colles utiliser ?
De nombreux systèmes composites de laboratoire sont disponibles, mais ce sont les traitements de postpolymérisation (four à chaleur et lumière…) qui permettent d’améliorer les propriétés mécaniques (en augmentant à la fois le taux de conversion des monomères et la résistance à l’usure).
Il est important d’évaluer la dent par une observation clinique et radiographique avant de réaliser un inlay-onlay.
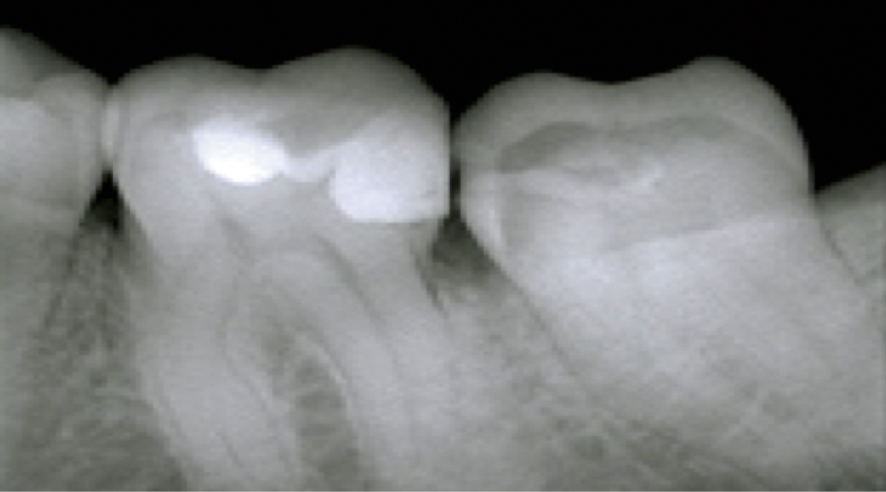
Cette évaluation permettra d’estimer :
• le passé de la dent et le potentiel de défense pulpaire. En effet, la pulpe d’une dent restaurée plusieurs fois réagissant moins bien à une nouvelle agression, il deviendra alors intéressant de temporiser, à l’aide d’un ciment verre ionomère par exemple, avant de réaliser l’inlay-onlay ;
• la distance de la cavité à la pulpe ;
• la situation des futures limites marginales ;
• l’épaisseur des tissus et la biomécanique de la dent ;
• l’occlusion et les parafonctions éventuelles.
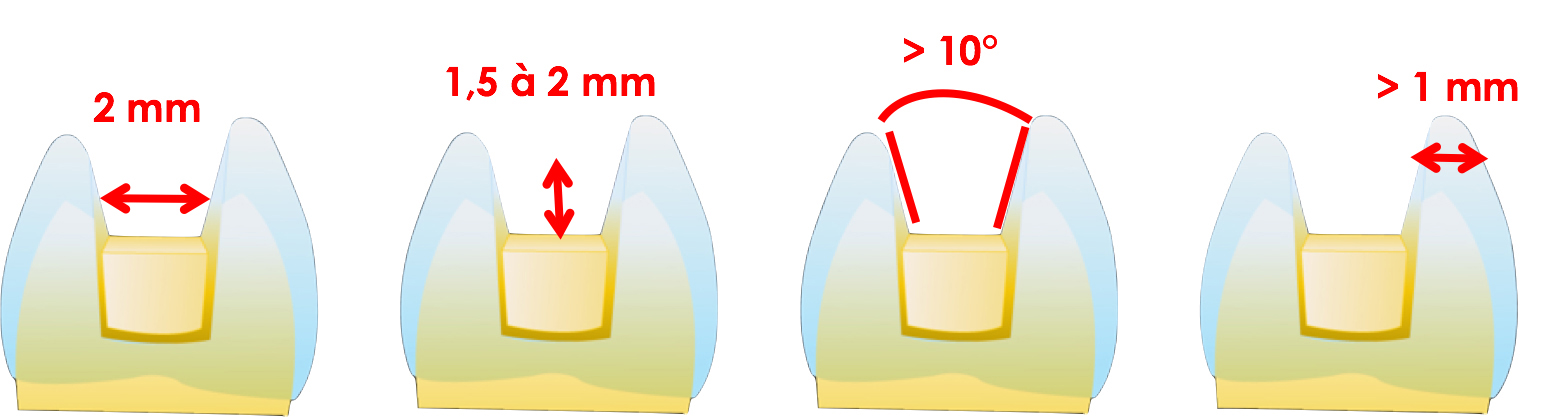
La préparation de la cavité doit respecter certains critères de réduction minimaux, tels que :
• l’épaisseur occlusale (notamment au ni veau du sillon) égale de 1,5 mm à 2 mm ;
• la largeur des isthmes égale à 2 mm ;
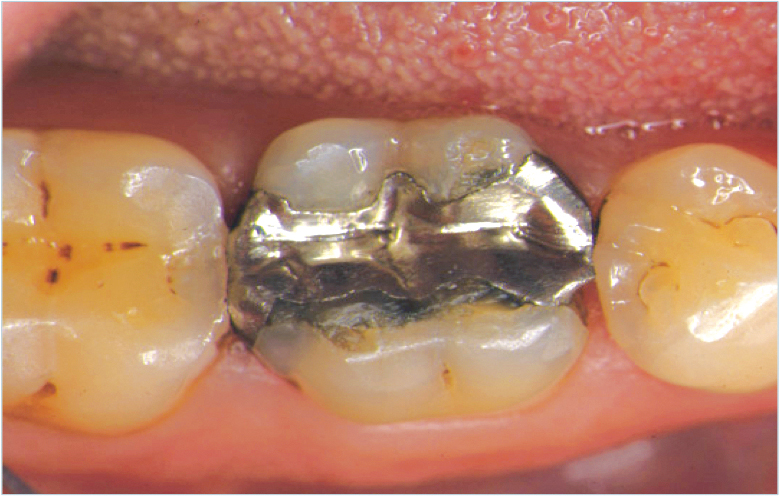
• l’épaisseur des parois résiduelles égale à 1 mm ;
• la dépouille égale à 10° ;
• la finition occlusale sans biseau et congé périphérique proximal.
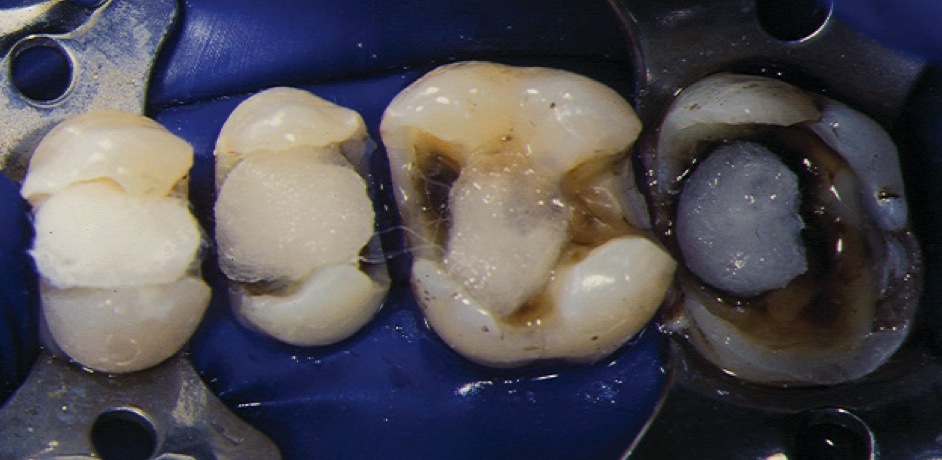
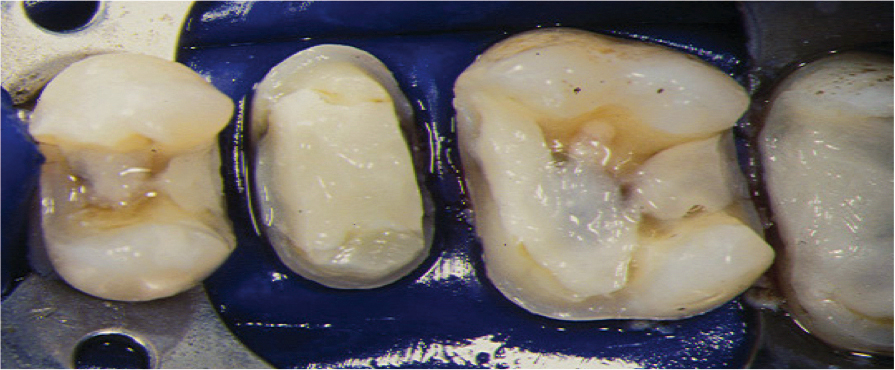
Un fond de cavité au ciment verre ionomère (meilleure étanchéité et biocompatibilité que le composite lorsque la dentine est sclérotique) est mis en place après désinfection dentinaire. L’hybridation adhésive après mordançage total est réalisée juste après préparation et permet d’obtenir l’étanchéité dentinaire. Un élément provisoire en composite (Revotek LC®) est réalisé à même la cavité vaselinée avant d’être scellé (ciment sans eugénol). Après réalisation de la pièce prothétique, celle-ci est essayée (adaptation margina le et proximale) puis assemblée par collage à l’aide d’une colle duale sans potentiel adhésif (composite de collage).
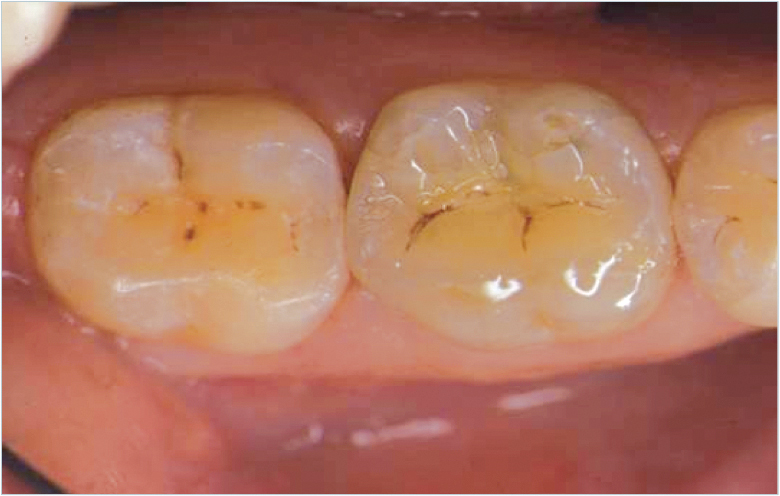
Au préalable, le traitement de l’intrados aura été effectué (sablage alumine 50 μm, silanisation, adhésif non polymérisé) ainsi que celui de la cavité (aéropolisseur, mordançage, fine couche adhésive polymérisée). Après polymérisation et polissage des marges, l’occlusion est vérifiée. Pour des raisons esthétiques, manipulation ou même biomécaniques, il est préférable de ne pas utiliser les colles avec potentiel adhésif (Super Bond®) ou auto-adhésives (RelyX®).
Le respect de ce type de protocole permet d’obtenir des taux de succès importants, mais des études à long terme manquent encore.
Au total, les principaux facteurs de succès seront liés à la préservation des tissus dentaires dans le respect des indications (éviter le composite chez les patients polycarieux, parafonctionnels, gros fumeurs…).
Sommaire
- Inlays - Onlays : le blanc s'impose, l'or résiste
- Page 1 : Culture cosmétique et or : reste-t-il des indications pour les inlays et onlays en or ?
- Page 2 : Les composites en technique directe et indirecte
- Page 3 : Onlays et bioesthétique : ce qu'il faut savoir
- Page 4 : Indications et mise en oeuvre de la CFAO pour les inlays-onlays en céramique





